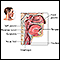
Verrugas genitais
Condiloma acuminata; Verrugas penianas; Vírus do papiloma humano (HPV); Verrugas venéreas; Condiloma; Teste de DNA-HPV; Doença sexualmente transmissível (DST) - verruga; Displasia de baixo grau - HPV; Displasia de alto grau - HPV; Câncer cervical - verrugas genitaisAs verrugas genitais são formações que ocorrem na pele e nas mucosas dos órgãos genitais. Elas podem ser encontradas no pênis, na vulva, na uretra, na vagina, no colo uterino, no ânus e na região perianal.
As verrugas genitais são transmitidas através de contato sexual.
Causas
O vírus que causa as verrugas genitais é chamado de vírus do papiloma humano (HPV). A infecção pelo HPV é a doença sexualmente transmissível (DST) mais comum. Existem mais de 180 tipos diferentes de HPV. Muitos tipos não causam doença. Alguns tipos de HPV causam verrugas em outras partes do corpo, não nos genitais. Os tipos 6 e 11 são os mais comumente associados a verrugas genitais.
Determinados tipos de HPV podem causar alterações pré-cancerosas no colo do útero ou câncer de colo do útero. Eles são conhecidos como tipos de HPV de alto risco. Eles também podem levar a câncer vaginal, vulvar, anal, de boca ou de garganta.
Alterações pré-cancerosas no colo do út...
Displasia cervical se refere a alterações anormais nas células da superfície do colo do útero. O colo do útero é a parte inferior do útero, que se a...
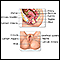
Câncer de colo do útero
O câncer cervical (de colo do útero) é o câncer que começa no cérvix, a parte baixa do útero que se abre na parte superior da vagina.
Fatos importantes sobre o HPV:
- A infecção por HPV é transmitida de uma pessoa para outra através de contato sexual envolvendo o ânus, a boca ou a vagina. Pode haver transmissão do HPV mesmo sem desenvolvimento de verrugas visíveis.
- Talvez não seja possível ver as verrugas por, pelo menos, seis semanas a seis meses após a infecção por HPV. Esse período pode durar anos.
- Nem todas as pessoas que foram expostas ao vírus do HPV ou verrugas genitais irão desenvolvê-los.
Os fatores a seguir aumentam o risco de transmissão do HPV:
- Ter vários parceiros sexuais
- Tornar-se sexualmente ativo muito jovem
- Usar tabaco e álcool
- Apresentar estresse e outras infecções virais (como herpes) ao mesmo tempo
- Estar grávida
- Ter um sistema imunológico debilitado devido a condições como diabetes, gravidez, HIV/AIDS ou uso de medicamentos
Se uma criança apresentar verrugas genitais, deve-se suspeitar de abuso sexual como uma das causas possíveis.
Sintomas
As verrugas genitais podem ser elevadas ou achatadas e geralmente têm cor de pele. Elas podem ter aspecto de couve-flor. Algumas vezes, as verrugas são tão pequenas e achatadas que não podem ser vistas a olho nu.
Lugares comuns para se encontrar verrugas genitais:
- As mulheres apresentam, com mais frequência, verrugas ao redor da vagina ou do ânus ou dentro deles, na pele em volta dessas áreas ou no colo do útero.
- Os homens apresentam, com mais frequência, verrugas no pênis, no escroto, na virilha ou nas coxas, bem como ao redor do ânus, ou dentro dele.
- Tanto homens como mulheres podem ter verrugas nos lábios, na boca, na língua, no palato ou na garganta.
Outros sintomas são raros, mas podem incluir:
- Aumento da umidade na área das verrugas
-
Aumento do corrimento vaginal
Aumento do corrimento vaginal
O corrimento vaginal se refere a secreções provenientes da vagina. Esse corrimento pode ser:Espesso, pastoso ou raloLímpido, turvo, branco, amarelo ...
 ImagenLer artigo agora Adicionar a favoritos
ImagenLer artigo agora Adicionar a favoritos - Coceira na região genital
-
Sangramento vaginal, durante ou após a relação sexual
Sangramento vaginal
Este artigo discute o sangramento vaginal que ocorre entre os períodos menstruais de uma mulher. Tal sangramento pode ser chamado de sangramento int...
 ImagenLer artigo agora Adicionar a favoritos
ImagenLer artigo agora Adicionar a favoritos
Sinais e exames
O médico realizará um exame físico, incluindo o exame pélvico em mulheres.
Um procedimento chamado colposcopia pode ser realizado para enxergar as lesões invisíveis a olho nu, com uso de luz especial e microscópio. O médico poderá retirar uma amostra para biópsia de áreas anormais do colo uterino.
Um exame de Papanicolau pode identificar alterações causadas pelo HPV. As mulheres com esses tipos de alterações geralmente precisam realizar exames com mais frequência.
Um teste de DNA-HPV pode identificar se você tem um tipo de HPV de alto risco conhecido por causar o câncer de colo do útero. O seguinte teste pode ser feito:
- Se há verrugas genitais
- Como um teste de triagem em mulheres acima de 30 anos
- Em mulheres de qualquer idade que apresentem um resultado de Papanicolau levemente anormal
Se você foi diagnosticado com verruga genital, discuta com seu médico sobre exames de triagem para câncer de colo uterino, vaginal, vulvar ou anal.
Tratamento
As verrugas genitais devem ser tratadas por um médico. Nunca use medicamentos para outros tipos de verrugas que sejam vendidos sem receita médica.
Opções de tratamento incluem:
- Medicamentos aplicados sobre as verrugas ou injetados pelo médico
- Medicamentos prescritos pelo médico para uso em casa várias vezes por semana
As verrugas podem ser removidas com procedimentos ambulatoriais, incluindo:
- Criocirurgia
- Eletrocauterização
- Terapia com laser
- Excisão cirúrgica
Se você desenvolver verrugas genitais, todos os seus parceiros sexuais deverão ser examinados por um médico e tratados se também tiverem verrugas genitais. Mesmo que você não apresente sintomas, você deverá receber tratamento para prevenir complicações e transmissão a outras pessoas.
Você provavelmente precisará retornar ao consultório do seu médico após o tratamento para ter certeza de que todas as verrugas desapareceram.
Mulheres que já tiveram verrugas genitais e mulheres com parceiros que já tiveram verrugas genitais devem fazer exames de Papanicolau regularmente. No caso de verrugas no colo do útero, as mulheres podem precisar fazer exames de Papanicolau a cada três a seis meses após o tratamento inicial.
Mulheres com alterações pré-cancerosas causadas por uma infecção por HPV talvez precisem de tratamentos adicionais.
Alterações pré-cancerosas
Displasia cervical se refere a alterações anormais nas células da superfície do colo do útero. O colo do útero é a parte inferior do útero, que se a...

Expectativas (prognóstico)
A maioria das mulheres jovens sexualmente ativas é infectada pelo HPV. Em muitos casos, o HPV desaparece sozinho.
A maioria dos homens infectados pelo HPV nunca desenvolve sintomas ou problemas decorrentes da infecção. Entretanto, eles podem transmitir a infecção para as parceiras sexuais atuais e, algumas vezes, para as futuras parceiras.
Mesmo após o tratamento das verrugas genitais, ainda é possível infectar outras pessoas.
Complicações
Alguns tipos de HPV causam câncer de colo do útero e de vulva. Eles são a principal causa de câncer de colo do útero.
As verrugas podem ficar grandes e numerosas, exigindo tratamentos e procedimentos de acompanhamento mais prolongados.
Quando contatar um profissional de saúde
Entre em contato com o seu médico:
- Se um parceiro sexual atual ou prévio apresentar verrugas genitais.
- Se você apresentar verrugas visíveis nos órgãos genitais externos, ou se tiver coceira, corrimento ou sangramento vaginal anormais. Lembre-se que as verrugas genitais podem não aparecer por meses ou até anos depois de ter contato sexual com uma pessoa infectada.
- Se você achar que uma criança tem verrugas genitais.
As mulheres devem começar a fazer exames de Papanicolau aos 21 anos.
Prevenção
O HPV pode ser transmitido de uma pessoa a outra mesmo quando não há verrugas visíveis ou outros sintomas. A prática de sexo seguro pode diminuir o risco de HPV e câncer de colo de útero.
- Sempre use preservativos. No entanto, eles não oferecem proteção total porque o vírus ou as verrugas podem estar na pele em região próxima ao genital.
- Tenha um parceiro sexual único que não seja infectado.
- Limite o número de parceiros sexuais.
- Evite parceiros que tenham práticas sexuais de alto risco.
Existe vacina para o HPV.
- Ela protege contra os tipos de HPV que mais comumente causam câncer em homens e mulheres. As vacinas não tratam as verrugas; elas previnem a infecção.
- A vacina pode ser indicada para meninos e meninas entre 9 e 12 anos de idade. Se usada nessa idade, geralmente são dadas 2 doses. Discute com o pediatra do seu filho.
- Se a vacina é dada a um adolescente após os 15 anos de idade, 3 doses são necessárias.
Discuta com o seu médico se a vacinação é indicada para você ou seu filho.
Referências
Berman B, Amini S. Condyloma acuminata. In: Lebwohl MG, Heymann WR, Berth-Jones J, Coulson I, eds. Treatment of Skin Disease: Comprehensive Therapeutic Strategies. 4th ed. Philadelphia, PA: Elsevier Saunders; 2014:chap 46.
Bonnez W. Papillomaviruses. In: Bennett JE, Dolin R, Blaser MJ, eds. Mandell, Douglas, and Bennett's Principles and Practice of Infectious Diseases, Updated Edition. 8th ed. Philadelphia, PA: Elsevier Saunders; 2015:chap 146.
Centers for Disease Control and Prevention. 2015 sexually transmitted diseases treatment guidelines: anogenital warts. Updated June 4, 2015. CDC.gov Web site. www.cdc.gov/std/tg2015/warts.htm. Accessed December 2, 2016.
Centers for Disease Control and Prevention. Press Release: CDC recommends only two HPV shots for younger adolescents. Updated October 20, 2016. CDC.gov Web site. www.cdc.gov/media/releases/2016/p1020-hpv-shots.html. Accessed December 2, 2016.
Committee on Adolescent Health Care of the American College of Obstetricians and Gynecologists; Immunization Expert Work Group of the American College of Obstetricians and Gynecologists. Committee opinion No. 588: human papillomavirus vaccination. Obstet Gynecol. 2014;123(3):712-718. PMID: 24553168 www.ncbi.nlm.nih.gov/pubmed/24553168.
-
Anatomia reprodutiva feminina - Ilustração
Os órgãos reprodutores femininos estão localizados no abdome inferior.
Anatomia reprodutiva feminina
Ilustração
Data da revisão: 8/7/2016
Revisão feita por: John D. Jacobson, MD, Professor of Obstetrics and Gynecology, Loma Linda University School of Medicine, Loma Linda Center for Fertility, Loma Linda, CA. Also reviewed by David Zieve, MD, MHA, Isla Ogilvie, PhD, and the A.D.A.M. Editorial team.
© 1997- A.D.A.M., uma unidade de negócios da Ebix, Inc. Qualquer duplicação ou distribuição das informações aqui contidas é estritamente proibida.